Cuando el COVID-19 comenzó a extenderse como un incendio forestal en el noreste de los Estados Unidos esta primavera, la doctora de cuidados intensivos Nuala Meyer apenas podía creer lo que estaba viendo.
“El número de pacientes que presentaban enfermedades críticas al mismo tiempo era asombroso”, recuerda Meyer, profesora de medicina en el Hospital de la Universidad de Pennsylvania. Pero no era solo que estos pacientes estuvieran realmente enfermos, sino que estaban enfermos en una sorprendente variedad de formas. Algunos tenían problemas cardíacos. Otros tenían coágulos de sangre en las piernas. Luego estaban aquellos que desarrollaron neumonía y problemas respiratorios relacionados. La insuficiencia de órganos afectó a algunos. La lista era interminable.
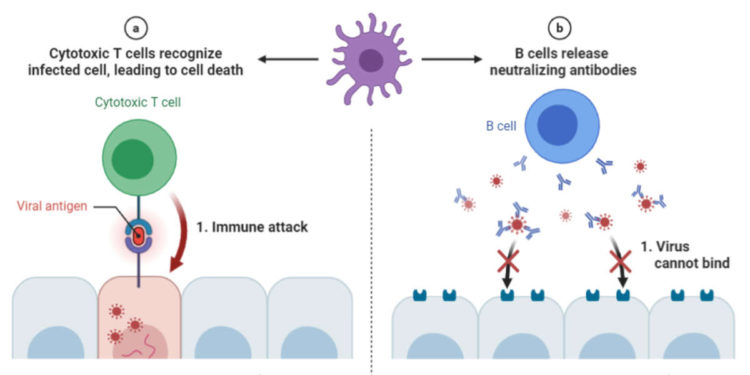
Cuando Meyer y sus colegas hicieron un perfil de las formas en que los cuerpos de los pacientes hospitalizados habían tratado de combatir el virus, encontraron una variedad de diferentes respuestas inmunológicas. Las células T y B estaban altamente activadas en algunas, pero no en otras, por ejemplo. Su trabajo se suma a una serie de publicaciones recientes que tienen por objeto descifrar el papel de estas células cruciales en la lucha contra el SARS-CoV-2. Para entender cómo funcionan las vacunas y la inmunidad a largo plazo, los científicos dicen que necesitarán descubrir cómo las células T y B combaten la más desafiante de las infecciones.
En la búsqueda de este objetivo, Meyer y sus colegas examinaron las respuestas inmunológicas en una muestra de 125 pacientes. Sus hallazgos fueron publicados en Science el 15 de julio.
Los investigadores encontraron que algunos pacientes tenían una actividad celular inmunológica muy desequilibrada y que este desequilibrio podía manifestarse de múltiples maneras. Por ejemplo, algunos producían muchas células T CD4+ -células auxiliares que ayudan a otras partes del sistema inmunológico a bloquear o destruir el virus- pero muy pocas células T CD8+ “asesinas”, que destruyen las células infectadas del cuerpo. Mientras tanto, algunos pacientes generaron muchas células B, que producen anticuerpos, pero no en conjunto con los dos tipos principales de células T. Conseguir que estas células trabajen juntas es importante, explica el coautor Michael Betts, inmunólogo del Instituto de Inmunología de Penn, porque ayuda a combatir la infección en varios frentes a la vez. Algunas células T, por ejemplo, ayudan a las células B a producir anticuerpos, es un esfuerzo conjunto. En algunos pacientes estudiados por el grupo, hubo una preocupante falta de células T y B en general.
Los pacientes gravemente enfermos, en particular, experimentaron “el espectro” de respuestas, dice Betts, desde una activación casi nula de células T y B hasta cantidades excesivas. Dice que aún no está claro qué es lo que impulsa la enfermedad grave en muchos pacientes. Los científicos tampoco saben aún con precisión qué tipo de respuesta de las células T y B se produce en los pacientes que tienen síntomas leves o no tienen síntomas.
“Es un trabajo muy bueno”, dice Akiko Iwasaki, inmunólogo de la Universidad de Yale. Dice que, aunque se ha hablado mucho de los anticuerpos, es importante reconocer que para que las personas mantengan la inmunidad al virus con el tiempo, es necesario que haya una buena respuesta de las células T y B.
De hecho, hay signos de que las personas no obtendrán inmunidad a largo plazo por tener anticuerpos neutralizantes circulando en su sangre durante años. Más bien, es probable que sea proporcionada por esas células T y B. Un estudio publicado el 18 de junio en Nature Medicine mostró cómo, en una cohorte de 74 pacientes COVID-19 sintomáticos y asintomáticos, los anticuerpos disminuyeron dramáticamente en la mayoría de estas personas después de solo unos meses. Estos individuos pueden ser capaces de producir anticuerpos rápidamente de nuevo si se infectan, sin embargo, gracias a sus células T y B. Es un poco como tener un departamento de bomberos disponible para llamar, de esa manera, no necesitas a los bomberos siempre alrededor en el sitio solo en caso de que se produzca un incendio.
El papel de las células T en las vacunas contra COVID-19
“El hecho de que los niveles de anticuerpos estén disminuyendo no significa que no tengamos una respuesta de la memoria”, dice Sheena Cruickshank, una inmunóloga de la Universidad de Manchester en el Reino Unido que no participó en el estudio.
Por eso, cuando varios grupos que trabajan en vacunas anunciaron últimamente los resultados de los ensayos clínicos de la fase inicial, hubo entusiasmo por el hecho de que informaron sobre las respuestas de las células T y B en los participantes en el ensayo.
Entre los que informaron de los resultados estaba el equipo de la Universidad de Oxford que ha desarrollado una vacuna basada en un adenovirus de chimpancé. El adenovirus está modificado para albergar el gen que codifica la proteína de la espiga (S) del SARS-CoV-2.
Los resultados del grupo, publicados el 20 de julio en The Lancet, muestran que la vacuna no provocó efectos secundarios graves en una muestra de unos 1.000 adultos sanos de entre 18 y 55 años de edad y también produjo lo que parece ser una respuesta inmunológica deseable que incluye tanto anticuerpos como células T y B.
Otro grupo de la empresa de biotecnología Moderna informó de los resultados de un ensayo de fase 1 de su vacuna en el New England Journal of Medicine el 14 de julio. En 45 adultos sanos de 18 a 55 años, se estimularon los anticuerpos neutralizantes y las células T, incluyendo las células T asesinas CD8+.
“Las respuestas de las células T reportadas en los ensayos de la vacuna fueron bastante impresionantes”, dice Iwasaki.
Todas las vacunas que se están desarrollando en la actualidad todavía tienen que someterse a más pruebas para demostrar que son seguras en un grupo más amplio de personas y que, de hecho, previenen la infección por SARS-CoV-2.
Betts señala que habrá diferencias entre la respuesta inmunológica a una infección natural y la respuesta provocada por una vacuna exitosa. Hasta ahora, los científicos no están seguros de cuál es la respuesta ideal en cada caso. Pero una cosa que los investigadores de la vacuna buscarán, señala Betts, es una respuesta de las células T y B que pueda mantener algún grado de inmunidad durante un período de tiempo significativo.
“Al igual que con otras vacunas, es posible, incluso probable, que la vacuna no impida que se contraiga el COVID, pero puede reducir en gran medida la gravedad”, dice en un correo electrónico.
“Desconcertantes” respuestas inmunológicas al SARS-CoV-2
Es posible que algunas personas hayan obtenido inmunidad basada en células T contra el virus del SARS-CoV-2 a partir de otras infecciones anteriores.
El 15 de julio, un estudio en Nature describió evidencia de inmunidad al SARS-CoV-2 en 23 pacientes que habían contraído previamente el virus original del SARS hace 17 años.
Esto se basó en el hecho de que esos individuos conservaban células T CD4+ y CD8+ de larga duración que los autores mostraron que producían una proteína llamada interferón-gamma cuando se exponían a la proteína nucleocápside (N) del virus del SARS-CoV-2. Esto sugiere que las células T de esas personas estaban preparadas para ayudar a defenderse del SARS-CoV-2.
Los autores incluso encontraron células T específicas del SARS-CoV-2 en otros 37 pacientes que no tenían antecedentes de SARS, COVID-19, o contacto con personas que habían tenido esas enfermedades. Si bien es difícil estar seguro de los antecedentes médicos de esos individuos, según los resultados del estudio, la reactividad cruzada, es decir, cuando el sistema inmunológico es capaz de defenderse de un tipo de infección gracias a la inmunidad adquirida después de otro, posiblemente ha funcionado en personas que han experimentado síntomas leves o ningún síntoma después de la infección por SARS-CoV-2, especulan los autores.
La lista de cosas que hay que investigar sobre el COVID-19 no se detiene en las células T y B. De hecho, los científicos están descubriendo una serie de misterios inmunológicos asociados con la enfermedad.
Iwasaki dice que dos tipos clave de anticuerpos parecen generarse en un orden inusual después de la infección. Con COVID-19, los anticuerpos IgG suelen generarse muy rápidamente y luego siguen un aumento de los anticuerpos IgM, al revés.
“Esto es un poco desconcertante porque no es la típica forma de libro de texto en la que se generan los anticuerpos”, dice Iwasaki. Y en algunos pacientes, las células B comienzan a reaccionar como si la persona estuviera experimentando una reacción alérgica, produciendo anticuerpos IgE. Esto también es, hasta ahora, inexplicable.
Betts y Meyer también notaron que algunos pacientes en su estudio produjeron altos volúmenes de células B plasmablastizadas convertidas en células plasmáticas inmaduras que producen anticuerpos.
“Normalmente pensamos que algo como la infección del Ébola es bastante horrible”, dice Betts. “Estas respuestas plasmablásticas que vemos en los COVID severos son en realidad más grandes que las que vemos en el Ébola”.
Es inusual ver una respuesta tan fuerte del plasmablast que dura días, confirma Meyer.
Eventualmente, las respuestas a las muchas preguntas sobre la inmunidad de COVID-19 pueden surgir. Los científicos ya saben mucho más de lo que sabían hace unos meses. Pero como dice Meyer, “Tenemos mucho trabajo que hacer”.